20/11/2025
Examen rectal digital dans le dépistage du cancer de la prostate : le moment est-il venu de repenser son rôle ?
Oncologie
Par Carolina Lima | Publié le 20 novembre 2025 | 3 min de lecture
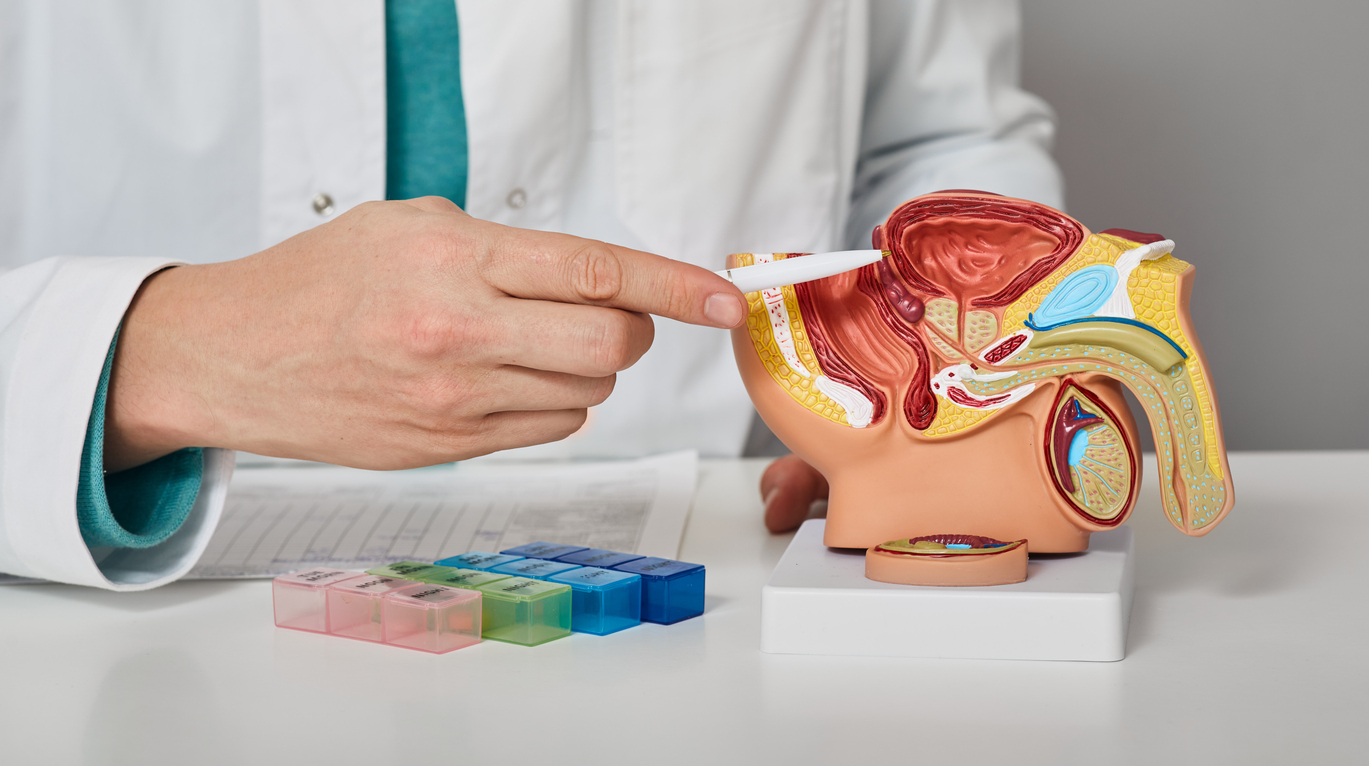
L’examen rectal digital (ERD) a longtemps constitué un outil clé dans la détection précoce du cancer de la prostate (CaP). Avant l’utilisation généralisée du dosage de l’antigène prostatique spécifique (PSA), l’ERD était la méthode principale pour repérer les tumeurs potentiellement agressives. L’introduction du PSA a transformé la détection précoce en permettant d’identifier des cancers même chez des hommes asymptomatiques, entraînant une évolution des pratiques de dépistage. Avec l’adoption du PSA comme standard, la valeur de l’ERD dans le dépistage de routine a été de plus en plus remise en question.
Malgré cette évolution, certaines recommandations – comme celles de l’Association Française d’Urologie (AFU) – préconisent encore l’association ERD + PSA. Cette revue réexamine les données, notamment issues de la branche de Rotterdam de l’essai européen ERSPC (European Randomized Study of Screening for Prostate Cancer), afin de déterminer si l’ERD reste pertinent dans les protocoles actuels de dépistage.
L’ERSPC, l’un des plus grands essais de dépistage du cancer de la prostate, a inclus plus de 180 000 hommes dans huit pays européens. Les résultats ont montré une réduction de 21 % de la mortalité liée au cancer de la prostate dans le groupe dépisté par PSA. L’ERD faisait initialement partie du protocole, mais son utilisation a progressivement été abandonnée. À la fin des années 1990, de nombreux centres avaient cessé de pratiquer l’ERD, en particulier chez les hommes dont le PSA était inférieur à 1 ng/mL.
Les investigateurs de l’ERSPC ont réalisé plusieurs analyses pour évaluer l’intérêt de l’ERD. Une première étude a montré que l’ERD présentait une faible valeur prédictive positive, en particulier chez les hommes ayant un PSA < 4 ng/mL. Dans ce groupe, des centaines d’examens étaient nécessaires pour détecter un seul cancer cliniquement significatif. Beaucoup des tumeurs identifiées étaient petites, de faible grade, et probablement des faux positifs.
Plusieurs études citées soulignent les limites de l’ERD :
Bien que certaines recommandations, comme celles de l’AFU, maintiennent l’association ERD + PSA, les données montrent un bénéfice additionnel limité. L’ERD peut aider à identifier des cancers de haut grade lorsque le PSA est élevé, mais il détecte rarement des cancers agressifs seul, notamment chez les hommes avec un PSA entre 2 et 3,9 ng/mL.
Les analyses ultérieures de l’ERSPC ont confirmé la supériorité du PSA : abaisser le seuil de PSA à 3 ng/mL et supprimer l’ERD a amélioré la précision du dépistage et réduit les biopsies inutiles. Lors du troisième cycle de dépistage, le PSA seul permettait de détecter 97 à 98 % des cancers, l’ERD n’en apportant que 2 à 3 %.
De grands essais tels que Göteborg (Suède) et CAP (Royaume-Uni) se sont appuyés uniquement sur le PSA et ont confirmé son efficacité dans la réduction de la mortalité par cancer de la prostate. À l’inverse, l’essai PLCO (États-Unis), qui incluait l’ERD, n’a montré aucun bénéfice supplémentaire en termes de survie, suggérant que l’ERD apporte peu au dépistage à base de PSA.
Certaines études, comme celles de Borden et al., ont suggéré que l’ERD pourrait aider à identifier des cancers de haut grade. Cependant, ces résultats proviennent surtout de situations diagnostiques – et non de dépistage – et la reproductibilité reste problématique.
Les données issues de l’ERSPC et d’autres études montrent de manière cohérente que l’ERD apporte peu au dépistage du cancer de la prostate lorsque le PSA est disponible. S’il peut garder un rôle dans certaines situations diagnostiques ciblées, son utilisation systématique dans le dépistage devient de plus en plus difficile à justifier. Le PSA offre une meilleure précision, plus de constance, et est mieux accepté par les patients.
Les stratégies futures devraient s’orienter vers une approche personnalisée, fondée sur le PSA et les facteurs de risque individuels, afin de réduire les procédures inutiles. La revue conclut que dans les régions où le dépistage par PSA est bien établi, l’ERD n’a plus besoin d’être systématiquement inclus.
L’examen rectal digital (ERD) a longtemps constitué un outil clé dans la détection précoce du cancer de la prostate (CaP). Avant l’utilisation généralisée du dosage de l’antigène prostatique spécifique (PSA), l’ERD était la méthode principale pour repérer les tumeurs potentiellement agressives. L’introduction du PSA a transformé la détection précoce en permettant d’identifier des cancers même chez des hommes asymptomatiques, entraînant une évolution des pratiques de dépistage. Avec l’adoption du PSA comme standard, la valeur de l’ERD dans le dépistage de routine a été de plus en plus remise en question.
Malgré cette évolution, certaines recommandations – comme celles de l’Association Française d’Urologie (AFU) – préconisent encore l’association ERD + PSA. Cette revue réexamine les données, notamment issues de la branche de Rotterdam de l’essai européen ERSPC (European Randomized Study of Screening for Prostate Cancer), afin de déterminer si l’ERD reste pertinent dans les protocoles actuels de dépistage.
Enseignements de l’étude ERSPC
L’ERSPC, l’un des plus grands essais de dépistage du cancer de la prostate, a inclus plus de 180 000 hommes dans huit pays européens. Les résultats ont montré une réduction de 21 % de la mortalité liée au cancer de la prostate dans le groupe dépisté par PSA. L’ERD faisait initialement partie du protocole, mais son utilisation a progressivement été abandonnée. À la fin des années 1990, de nombreux centres avaient cessé de pratiquer l’ERD, en particulier chez les hommes dont le PSA était inférieur à 1 ng/mL.
Les investigateurs de l’ERSPC ont réalisé plusieurs analyses pour évaluer l’intérêt de l’ERD. Une première étude a montré que l’ERD présentait une faible valeur prédictive positive, en particulier chez les hommes ayant un PSA < 4 ng/mL. Dans ce groupe, des centaines d’examens étaient nécessaires pour détecter un seul cancer cliniquement significatif. Beaucoup des tumeurs identifiées étaient petites, de faible grade, et probablement des faux positifs.
Limites de l’ERD
Plusieurs études citées soulignent les limites de l’ERD :
- Reproductibilité médiocre : les résultats varient fortement, même chez des urologues expérimentés.
- Valeur limitée en cas de PSA bas : l’ERD ne permet pas de détecter de manière fiable les cancers significatifs lorsque le PSA est < 4 ng/mL.
- Baisse de participation au dépistage : jusqu’à 22 % des hommes refusent le dépistage si l’ERD est inclus, en raison d’un inconfort ou d’une réticence.
Utilisation sélective vs dépistage systématique
Bien que certaines recommandations, comme celles de l’AFU, maintiennent l’association ERD + PSA, les données montrent un bénéfice additionnel limité. L’ERD peut aider à identifier des cancers de haut grade lorsque le PSA est élevé, mais il détecte rarement des cancers agressifs seul, notamment chez les hommes avec un PSA entre 2 et 3,9 ng/mL.
Les analyses ultérieures de l’ERSPC ont confirmé la supériorité du PSA : abaisser le seuil de PSA à 3 ng/mL et supprimer l’ERD a amélioré la précision du dépistage et réduit les biopsies inutiles. Lors du troisième cycle de dépistage, le PSA seul permettait de détecter 97 à 98 % des cancers, l’ERD n’en apportant que 2 à 3 %.
Tendances internationales
De grands essais tels que Göteborg (Suède) et CAP (Royaume-Uni) se sont appuyés uniquement sur le PSA et ont confirmé son efficacité dans la réduction de la mortalité par cancer de la prostate. À l’inverse, l’essai PLCO (États-Unis), qui incluait l’ERD, n’a montré aucun bénéfice supplémentaire en termes de survie, suggérant que l’ERD apporte peu au dépistage à base de PSA.
Certaines études, comme celles de Borden et al., ont suggéré que l’ERD pourrait aider à identifier des cancers de haut grade. Cependant, ces résultats proviennent surtout de situations diagnostiques – et non de dépistage – et la reproductibilité reste problématique.
Conclusion : vers un dépistage basé sur le PSA
Les données issues de l’ERSPC et d’autres études montrent de manière cohérente que l’ERD apporte peu au dépistage du cancer de la prostate lorsque le PSA est disponible. S’il peut garder un rôle dans certaines situations diagnostiques ciblées, son utilisation systématique dans le dépistage devient de plus en plus difficile à justifier. Le PSA offre une meilleure précision, plus de constance, et est mieux accepté par les patients.
Les stratégies futures devraient s’orienter vers une approche personnalisée, fondée sur le PSA et les facteurs de risque individuels, afin de réduire les procédures inutiles. La revue conclut que dans les régions où le dépistage par PSA est bien établi, l’ERD n’a plus besoin d’être systématiquement inclus.
À lire également : Peut-on prédire l'efficacité de l'immunothérapie grâce au profil transcriptomique de la tumeur ?
À propos de l’auteure – Carolina Lima
Docteure spécialisée en anesthésiologie
Carolina est spécialiste en anesthésiologie et nourrit une profonde passion pour l’apprentissage et le partage des connaissances médicales. Dévouée à l’avancement de sa discipline, la Dre Lima s’efforce d’apporter à la communauté médicale des perspectives nouvelles fondées sur les données probantes. Considérant la médecine non pas simplement comme une profession, mais comme un parcours d’apprentissage continu tout au long de la vie, la Dre Lima s’engage à rendre l’information complexe claire, pratique et utile pour les professionnels de santé du monde entier.Docteure spécialisée en anesthésiologie
Dernières revues
Maladie de Lyme : le vaccin fait son comeback ?
Par Ana Espino | Publié le 7 mai 2026 | 4 min de lecture<br><br><br>...
Lupus et grossesse : une association à haut risque ?

Par Ana Espino | Publié le 7 mai 2026 | 4 min de lecture<br><br><br>...
Lupus neuropsychiatrique : vers de nouveaux traitements ?

Par Ana Espino | Publié le 6 mai 2026 | 4 min de lecture<br><br><br>...